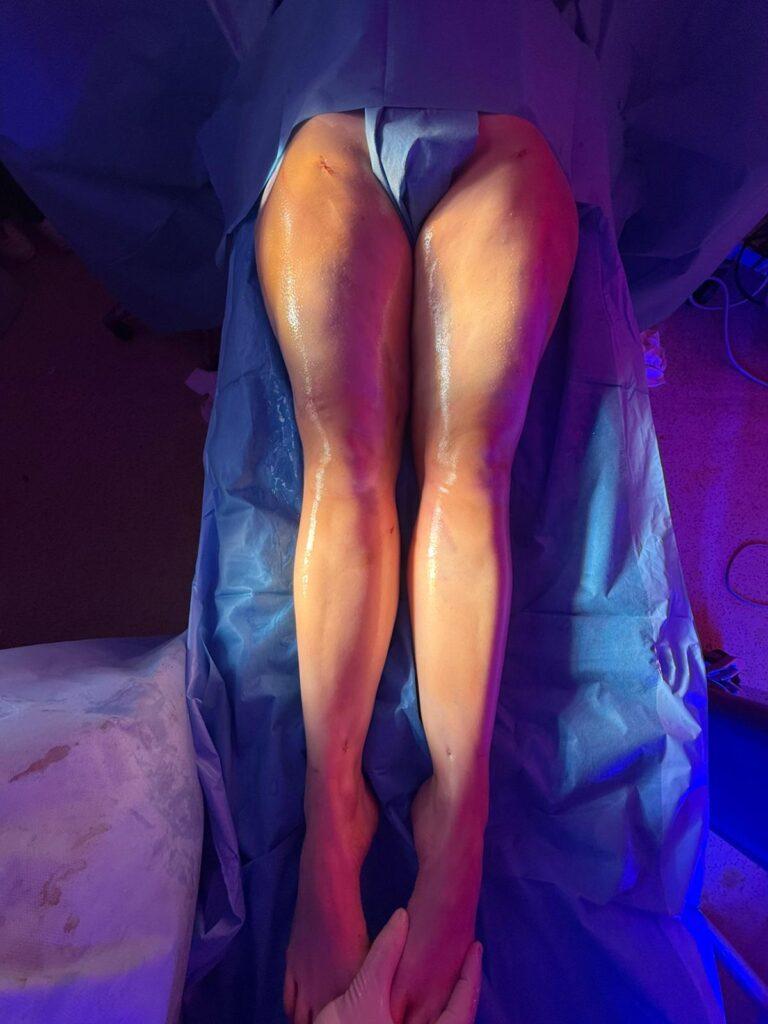
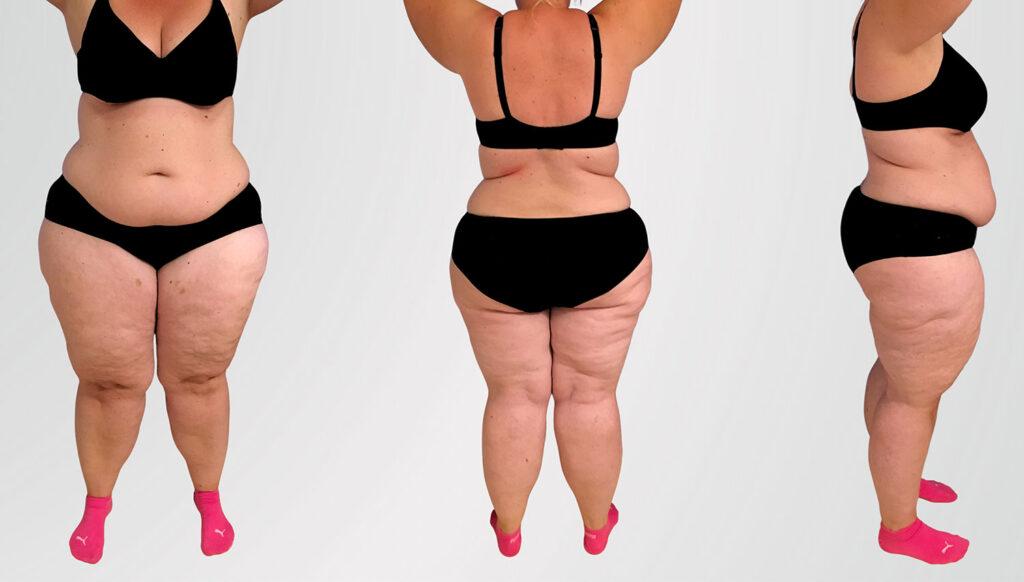
Introduction : La Quête de la Perfection Esthétique et Médicale Dans un monde où l’image... Lire la suite
Le lipoedème demeure une pathologie chronique systématiquement sous-diagnostiquée, touchant... Lire la suite
Le lipoedème est une maladie chronique encore trop méconnue, y compris dans le milieu médical.... Lire la suite
Le lipoedème des bras est une manifestation moins connue mais tout aussi invalidante de cette... Lire la suite
Le lipoedème des mollets est l’une des manifestations les plus reconnaissables de cette... Lire la suite
Le lipoedème des fesses est une forme particulièrement invalidante de cette pathologie chronique... Lire la suite
Pourquoi les hanches sont-elles concernées par le lipoedème ? Les hanches représentent... Lire la suite
Parmi toutes les localisations du lipoedème, les cuisses représentent la zone la plus... Lire la suite
Le lipœdème est une maladie encore trop souvent mal diagnostiquée. Beaucoup de femmes pensent... Lire la suite